Treatment診療内容・臨床研究の取り組み
消化管外科GI Tract Surgery
食道・胃・小腸・大腸・肛門に発生する様々な疾患を対象に治療を行っています。
診断から治療までを消化器内科、画像診断科と連携を取りながら行い、全ての症例を合同カンファレンスで検討して、診断精度の向上に努めています。
治療に際しては常に最新の情報をもとに、患者さんの状態や病気の進行度に応じた最良の治療法を提供できるように努力しています。
特に悪性腫瘍に対しては、手術のみならず、化学療法や放射線治療を取り入れた集学的治療による治療成績の向上を目指しています。
また多くの治験や臨床試験に参加し、将来の治療成績の向上や、新しいガイドラインのエビデンス構築に貢献できるように努めています。
-
GI tract 01
食道がんEsophageal Cancer
食道がんに対する治療法には、内視鏡治療、手術、化学療法、放射線療法、免疫療法(免疫チェックポイント阻害剤)があり、これらを組み合わせた集学的治療によって、治癒や延命を目指した治療を行います。
患者様の併存症や生活強度などの全身状態とがんの進行度を総合的に評価し、一人一人にとって最適と思われる治療法を選択するようにしています。-
治療について
食道がんには、手術、内視鏡治療、化学療法(抗がん剤)、放射線治療、そして免疫療法(体の免疫力を利用する治療)など、さまざまな治療法があります。これらの治療を組み合わせた集学的治療によって、病気を治したり、病気の進行を遅らせたりすることを目指します。
私たちは、患者さんの体の状態や病気の進み具合を総合的に判断し、その方にとって一番適した治療方法を選択するようにしています。 -
手術について
食道がん手術件数
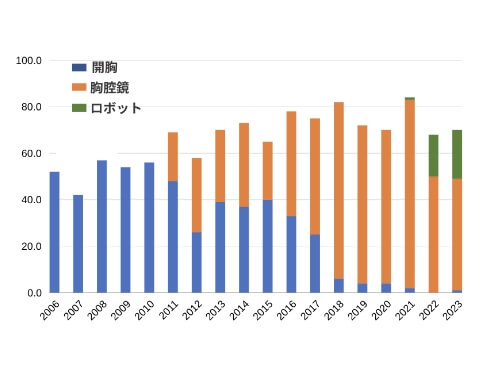
当科では、2011年から内視鏡を用い小さな傷で行う低侵襲食道亜全摘術(minimally invasive esophagectomy, MIE)を始めました。
内視鏡手術は、痛みが少なく、体への負担も軽いため、患者さんにとってメリットが多い治療法です。また、細かい血管や神経をしっかり確認しながら手術できるため、より繊細で質が高く出血の少ない手術が可能になります。
また、2018年4月から食道がんに対するロボット支援手術が保険適応となり、当科でも2021年よりロボット支援下食道亜全摘術を導入しています。ロボット手術は、より細かな動きが可能で、手術後の合併症のリスク軽減が期待されています。 -
他科との連携について
食道がんの治療方針は外科、内科、放射線科によるカンファレンスを通じて決定しています。
早期食道がんの場合、できるだけ食道を残すために、内視鏡を使ってがんを取り除く内視鏡的粘膜下層剥離術(ESD)を行います。
治療後の病理検査(顕微鏡でがんを調べる検査)の結果によっては、追加で手術や放射線・抗がん剤治療を行う場合もあります。 -
手術が難しい場合の治療
免疫チェックポイント
阻害剤併用レジメンの奏功例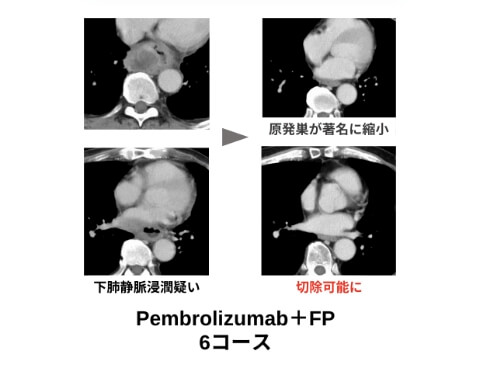
体の状態や病気の進み具合によって手術が難しい場合は、放射線治療と抗がん剤を組み合わせた治療(CRT)を行います。この方法で治癒を目指すことも可能です。しかし、CRTでの治療後にがんが残ってしまった場合は、「サルベージ手術=救済手術」と呼ばれる追加の手術を行うこともあります。根治切除不能な進行・再発食道癌に対しては、免疫チェックポイント阻害剤を含むレジメン(ペムブロリズマブ+化学療法、ニボルマブ+化学療法、イピリムマブ+ニボルマブ)が標準治療となっており、当科では100例以上の治療経験があります。治療前は切除不能であっても、免疫チェックポイント阻害剤を含むレジメンが著効して手術可能になる症例(conversion surgery症例)も存在します。
当科は、新しい治療法を開発するための臨床試験にも積極的に参加しています。これにより、さらに効果的な治療法を患者さんに提供できるよう努めています。 -
良性疾患の治療
食道救急疾患に対する手術
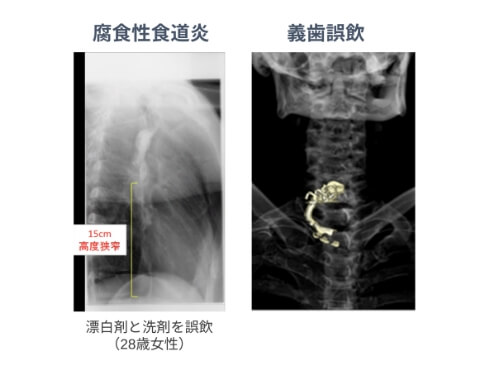
食道がん以外の病気(食道裂孔ヘルニア、食道アカラシアなど)に対しても、体に負担の少ない手術を行っています。
また、薬や異物が原因で起こる食道の損傷に対する治療も安全に行っています
治療成績について
食道がん stage毎 生存率
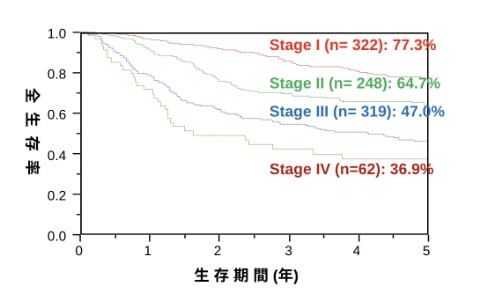
当科の食道がんの治療成績(5年生存率)を示します。
今後も治療成績の向上に努めていきたいと考えています。 -
-
GI tract 02
胃がん・GISTGastric Cancer・GIST
胃がんは最大の原因であるピロリ菌の感染率低下、除菌治療の一般化などで減少傾向にあります。
一方で患者さんの高齢化が進んでおり、当院においても胃切除のなかで75歳以上の患者さんの割合が40%近くを占め、年々増えてきています。このような状況では、安全性、根治性だけでなく患者さんの生活の質に配慮した治療の選択が重要です。
胃がんの治療には、手術、内視鏡治療、化学療法(抗がん剤)、そして免疫療法(私たちの体が持つ免疫の力を利用する治療)など、さまざまな治療法があります。
私たちは、患者さんの体の状態や病気の進み具合を総合的に判断し、その方にとって一番適した治療方法を選択するようにしています。-
手術について
手術アプローチの年次推移
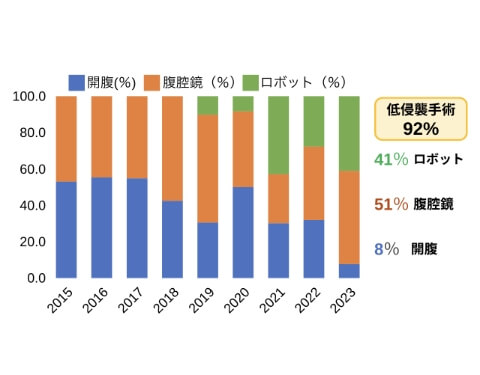
体の負担をできるだけ軽くする治療(低侵襲化)と胃の機能をできるだけ保つ治療(機能温存手術)を積極的に進めています。
我が国で行われたランダム化比較試験(JLSSG0901試験)により、進行胃がんにおいて腹腔鏡下幽門側胃切除術が開腹手術に対して劣らないことが証明されました。そこで、その適応を早期胃がんから進行胃がんにも広げています。
また2021年からは手術支援ロボット「ダビンチ(da Vinci)Xi」を導入し、胃全摘、幽門側胃切除、噴門側胃切除の全術式をロボット手術にて行っております。その結果、2023年には胃切除全体の92%を腹腔鏡とロボットを用いた低侵襲手術にて施行しております。機能温存の点では、胃全摘が検討されることが多い、胃の上部や食道胃接合部がんに対し、できるだけ胃全摘を避け、胃の上部1/3の切除にとどめる手術(噴門側胃切除)を行っています。噴門側胃切除後にはいくつかの再建法がある中で、食道と残胃を直接吻合する食道-残胃吻合が生理的です。しかし、術後の逆流性食道炎が問題でした。それを解決しうる再建法として上川法再建(観音開き法再建)があり、現在ではこの再建法を第一選択としています。
上川法再建は、食道と残胃を手縫いで縫合したあとで、粘膜下層のフラップで吻合部を覆うことで残った胃から食道への逆流を防止します。また下縦隔の狭い空間での縫合操作を要する本術式では、とくにロボット手術が有用な可能性があり、当科でも導入しています。 -
化学療法(抗がん剤)について
Conversion症例の治療成績
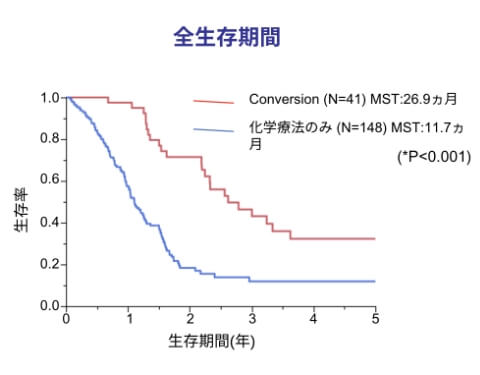
高度進行胃がんや肝臓・腹膜などへの遠隔転移を伴うステージIV胃がんに対しては、抗がん剤や免疫療法(私たちの体が持つ免疫の力を利用する治療)と手術を組み合わせた集学的治療を積極的に行っています。
ステージIV胃がんに対し、化学療法著効後の手術(コンバージョン手術)を41名の方に施行しており、生存期間が26.9ヵ月と良好な治療成績を得ています。
また、2021年11月には免疫療法であるニボルマブ(オプジーボ®)が保険承認されました。当科でも化学療法とニボルマブを併用した治療を積極的に導入しており、切除可能になった症例を経験するようになってきています。
さらに、2024年5月には、新たにゾルベキシツマブという抗体薬が推奨され、当院でも治療可能になっています。今後さらに治療の選択肢が増えることが期待されます。 -
治療成績について
胃がんの治療成績
(2005年〜2023年)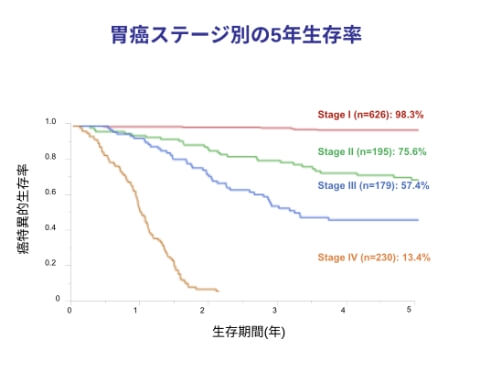
当科での胃がんの治療成績(5年生存率)を示します。
ご高齢、高度進行がん、重篤な合併症を有する患者さんなど、年々手術リスクの高い方が増えてきています。2023年4月からは胃がん学会の認定施設制度が開始されました。高度化・多様化・専門化が進んだ胃がん治療のセンター化を目指しての施策です。熊大病院も認定施設Aを取得し、各診療科と協力しながら総合力で治療にあたっています。
また、まれな疾患とされている消化管間質性腫瘍(GIST)や肉腫に関しても多くの症例を経験しています。手術が可能な場合は胃の欠損や変形が少ないLECS(腹腔鏡・内視鏡合同手術)を行い、また、高度進行、再発あるいは遠隔転移を有するGISTに対しては分子標的治療薬を用いた化学療法を行っています。
-
-
GI tract 03
十二指腸腫瘍Duodenal Tumors
十二指腸腫瘍は比較的稀な疾患ですが、膵臓に接して存在するため進行したものでは膵頭十二指腸切除術の様に体に負担のかかる手術を選択せざるを得ないことがあります。しかし、良性腫瘍や悪性度も低い腫瘍、粘膜内にとどまるような早期癌に対しては、膵頭十二指腸切除術は過大侵襲な可能性があり、縮小手術(臓器温存手術)の開発が求められてきました。
-
十二指腸腫瘍の治療方法
D-LECSの概要
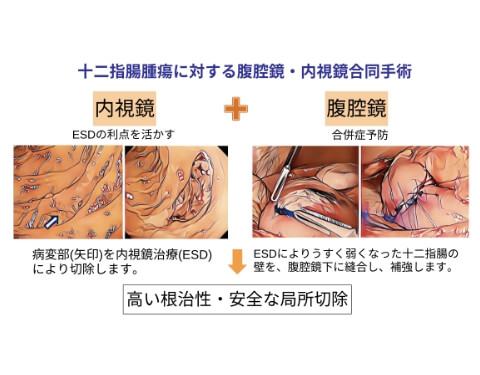
内視鏡技術の進歩により、胃カメラで治療を行う内視鏡的粘膜下層剥離術が様々な消化器がんで一般化していますが、十二指腸腫瘍の内視鏡治療は他の消化管と比べて難易度が高く、術中・術後に十二指腸に穴があいてしまうなどの重篤な偶発症の危険性を伴います。
当院では十二指腸腫瘍に対する低侵襲手術として2020年に保険収載された腹腔鏡・内視鏡合同手術(Laparoscopic and Endoscopic Cooperative Surgery for duodenal tumors: D-LECS)を積極的に行っています。十二指腸の内腔側から胃カメラを用いて腫瘍を切除し、薄く弱くなった十二指腸の壁を腹腔側より縫い合わせ補強します。
消化器外科と内科がチームを組みD-LECSを行うことで、高い根治性と安全な局所切除が可能となっています。
-
-
GI tract 04
大腸がんColorectal Cancer
大腸癌 stage毎 癌特異的生存率
(2005-2022)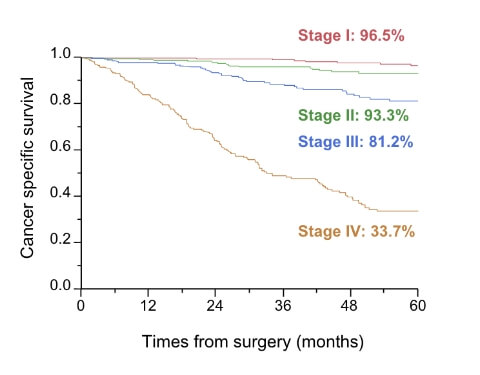
当科の大腸チームは、大腸がんを中心に、小腸・大腸・肛門の病気、炎症性腸疾患(潰瘍性大腸炎やクローン病など)や腹部の緊急疾患など、幅広い分野を専門の医師たちで協力して治療しています。特に大腸がん手術に経験豊富な医師や、ロボット手術に習熟した医師が在籍しており、患者さん一人ひとりの状態に合わせた、質の高い治療を提供することを目指しています。
治療は手術や抗がん剤(化学療法)を組み合わせ、必要に応じて放射線治療などの他の療法も取り入れ、チーム全体で最善の方法を検討します。-
低侵襲手術(体への負担が少ない手術)
さまざまな低侵襲手術
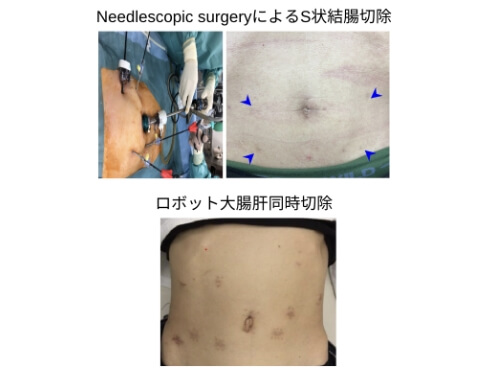
当科では、腹腔鏡手術やロボット手術など、切開を小さくして体への負担を減らす「低侵襲手術」を積極的に行っています(図10)。2023年度は初発の大腸がん手術の約90%が腹腔鏡またはロボット手術でした。
また、より体へのダメージを少なくするために、「needlescopic surgery」と呼ばれる、さらに細い器具を用いた手術手技を取り入れ、特に若い世代の患者さんや炎症性腸疾患を持つ方への負担軽減を目指しています。
さらに、当科では肝臓外科チームと協力し、肝転移がある大腸がんの場合には、大腸がん部分と肝臓を同時に手術する「同時切除」を腹腔鏡やロボットを用いて行うことが可能です。これにより、手術回数や入院期間を減らし、患者さんの負担を軽減できます。 -
局所進行がんや再発がんへの拡大手術
がんが他の臓器に広がっている場合や、手術後に骨盤内で再発した場合には、がん部分をできる限り取り除くために他臓器を含めた「拡大手術」を行うことがあります。例えば、骨盤内臓全摘術や仙骨(骨盤の後ろ側の骨)を一部切除するような手術も必要に応じて行い、がんを根治的に治療することを目指します。また、これらの患者さんに対しては手術前に抗がん剤や放射線治療を行う「術前治療」にも取り組み、治療効果を高めるための臨床試験にも参加しています。
-
局所進行がんに対する手術
他臓器浸潤を伴う局所進行大腸がんや、直腸がん術後の骨盤内再発、骨盤内巨大腫瘍などに対する拡大手術にも取り組んでいます。特に、他臓器浸潤が疑われるような進行がんに対しては、術前補助化学療法を行い、がんの遺残がないR0切除が可能かどうかを慎重に判断したうえで、他臓器合併切除を伴う拡大手術(骨盤内臓全摘術、仙骨合併切除など)を行っています。
直腸がん局所再発に関しては、適応を十分検討したうえで、腹腔鏡下手術も行っています -
進行大腸がんに対する集学的治療
1. 直腸がんへの術前集学的治療
術前治療により
腫瘍が消失した直腸癌症例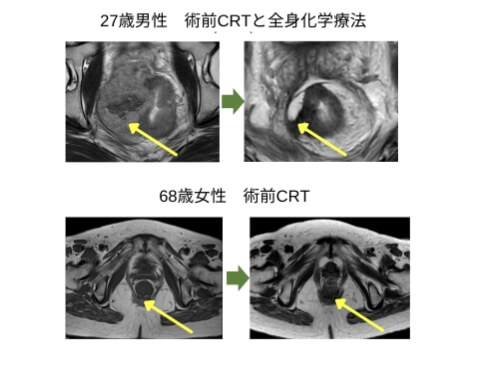
直腸がんのなかには、手術前に放射線療法と全身の抗がん剤治療を先行させることで、がんが非常に小さくなり、時には消失することがあります。
そのような場合、すぐに手術をせず、がんが再発しないか慎重に観察する戦略を海外の治療法にならって臨床試験として行っています。2. 切除不能だった肝転移に対する治療
S状結腸癌多発肝転移に対する
conversion手術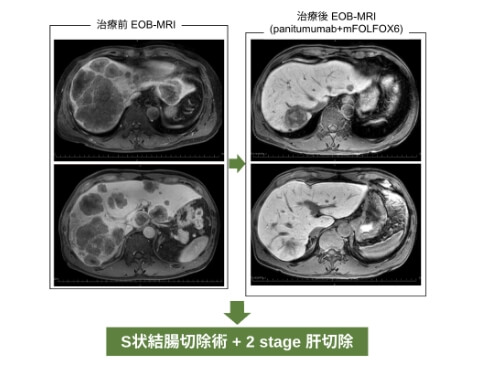
初診時には切除できないと判断された肝臓へのがん転移でも、抗がん剤治療が効果を発揮し、腫瘍が縮小すれば、手術で取り除けるようになることがあります。この場合、肝臓外科専門医と密に連携し、最適なタイミングで手術へ移行します。
3. 肺転移に対するラジオ波焼灼療法(RFA)
大腸がんが肺へ転移した場合、標準的には手術で切除したり、化学療法を行うことが多いですが、肺機能が低下しているなどで手術が難しい場合に、当院では放射線科や呼吸器外科と協力して、皮膚から針を刺し、ラジオ波で腫瘍を焼き切るRFAを行っています(保険適用)。
すでに多数の症例で良好な成績が報告されており、患者さんへの負担が軽く、繰り返し治療しやすい方法です。4. ストマ(人工肛門)患者さんへのサポート
直腸がんや肛門近くのがんの場合、ストマを造設することがあります。ストマが日常生活で問題とならないよう、専門資格を持つ看護師(WOCナース)が手術前からストマを作る位置を慎重に決め、術後もスムーズにストマケアを習得できるよう支援します。これにより、ストマ関連の合併症を減らし、生活の質を保つよう努めています。
-
肝胆膵外科Hepato-Biliary-Pancreatic Surgery
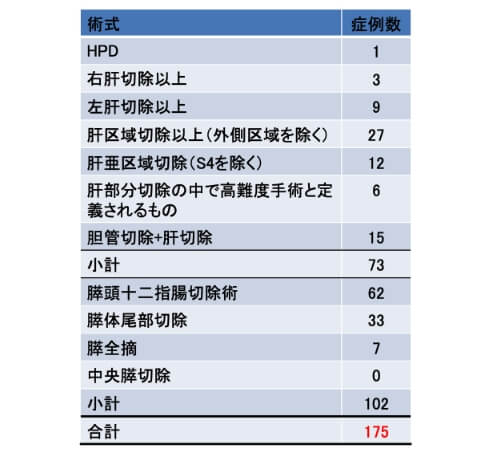
肝臓・胆道・膵臓・脾臓の様々な疾患を対象に治療を行っています。消化器内科、画像診断・治療科、移植外科と毎週カンファレンスを行い、患者さんそれぞれのニーズに応じた最適な治療を提供できるように努めています。加えてがんの進行度や臓器機能および全身状態に応じて、腹腔鏡手術、焼灼療法、IVRによる治療などの低侵襲治療を積極的に導入しています。
2023年に施行した肝胆膵領域の手術件数は382件であり、うち日本肝胆膵外科学会の高難度手術は合計175例とコンスタントに年間100例を越えています。2023年の肝切除数は158例(低侵襲手術103例)、膵切除数は108例(低侵襲手術68例)と、肝胆膵いずれの領域でも多くの手術を行い死亡例もありませんでした。肝胆膵外科学会高度技能専門医、内視鏡外科学会技術認定医による安全で質の高い手術と、肝臓学会指導医・胆道学会指導医・膵臓学会指導医による最先端の知識を生かした有効な治療法を提供できるように心がけております。
-
Hepato-Biliary-Pancreatic 01
肝胆膵領域低侵襲手術Minimally invasive hepato-biliary-pancreatic surgery
ロボット手術の年度別推移
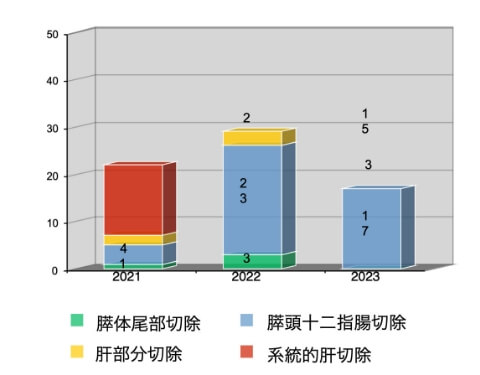
従来、肝胆膵外科領域は高難度な手術が多いため大開腹を余儀なくされることが多くありましたが、現在は手術技術と医療機器の進歩により急速に低侵襲手術(腹腔鏡下手術・ロボット支援下手術)が普及しています。低侵襲手術は開腹手術と比べ、傷が小さいことで術後の回復が早いだけでなく様々なメリットをもたらします。
当科では日本内視鏡外科学会の内視鏡技術認定医や、肝臓・膵臓のロボット支援手術プロクターに認定された医師を中心に低侵襲手術を行っており、安全に適応を広げております。-
ロボット支援下膵頭十二指腸切除術
退院時(術後8日目)
2016年より良性から低悪性度腫瘍に対する腹腔鏡下膵頭十二指腸切除術が保険収載され、当院でも2019年より本術式を積極的に導入し、現在まで90例死亡例なく安全に行ってきました。現時点の熊本県内では熊本大学病院のみが施設基準をクリアしており、その経験をもとに2022年よりロボット支援下膵頭十二指腸切除術を導入し、これまで安全に適応を拡大しております。
大きな侵襲を伴う従来の開腹手術は術後のQOLやADLの低下を招きやすく、術後の抗がん剤治療や再発時の治療が入りにくいケースもありました。ロボット支援下膵頭十二指腸切除術は、傷が小さく、気腹により腸管への負担も少ないため術後の食事摂取が良好であり、術後の早期回復を可能とする上に、膵臓手術特有の合併症である膵液漏も軽減できる可能性があります。
2024年3月までに44例に行い、死亡例なく術後在院日数も13日(中央値)と良好な成績を収めています。 -
ロボット支援下肝切除術
2022年よりロボット支援下肝切除術が保険収載され、同年より当院でも肝部分切除から導入を行い、2023年より系統的肝切除にも適応を拡大してきました。ロボット支援下肝切除では安定かつ、3Dを駆使した明瞭な視野のもと細緻な肝離断が可能であり、術後合併症の軽減や在院日数の短縮につながっております。もちろん従来の開腹手術と比べ、傷が非常に小さいことも大きなメリットです。2024年3月までに肝部分切除を5例、系統的肝切除を15例行い、大きな合併症や死亡例なく術後在院日数も5日(中央値)と良好な成績を収めています。
-
-
Hepato-Biliary-Pancreatic 02
肝細胞がんHepatocellular Carcinoma
肝機能やがんの進行度を考慮して、肝切除、ラジオ波凝固療法 (RFA)、肝動脈塞栓療法(TACE)、全身薬物療法、放射線治療、肝移植などを組み合わせた「個別化治療」を行っています。他科との連携を密にしながら、熊本大学として統一した治療体系を確立しています。一方で、肝切除後予後向上のために、免疫チェックポイント阻害剤などを用いた術後補助化学療法の治験を実施しています。
-
肝細胞癌を含む年間肝切除数の推移
肝切除数の年次推移
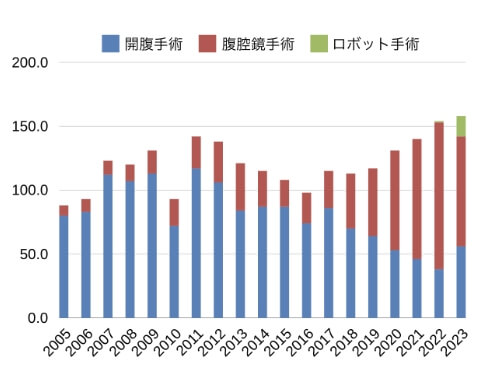
2005年以降の肝切除総数は2298例にのぼり、当科はコンスタントに年間100例以上の肝切除を行っている国内有数のhigh volume centerです。
現在では、肝切除の6割以上を完全腹腔鏡下もしくはロボット支援下に行っています。 -
機能的肝体積に基づいた術前手術手技シミュレーション
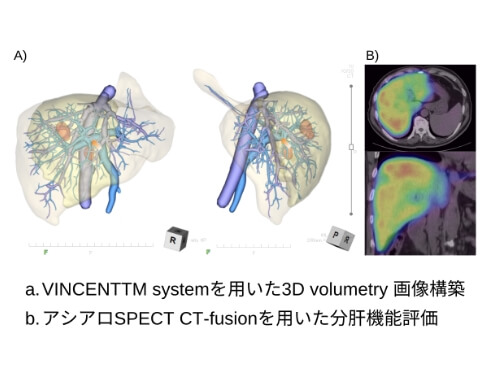
肝切除後合併症ゼロを目指して様々な取り組みを行っています。時に致命的になる術後肝不全を予防するために、VINCENTTM systemを用いた3D volumetry 画像構築による術前手術シミュレーションとアシアロSPECT/CT fusion画像を用いた「機能的」残肝容量の算出を行い、より正確な残肝評価を行っています。
更にVINCENTTM systemにアシアロSPECT-CT fusion画像を融合させたアシアロSPECT-fusion VINCENTTM を用いた『機能的残肝容量に基づいた術前手術手技シミュレーション』を導入して精緻な手術を実現しています。 -
高い生存率と個別化治療の成果
2000年から2020年までに当科で切除を行った初発肝細胞がん(n=1083)の切除後予後は、5年生存率73.2%と極めて良好です。また初発肝細胞がんに対する肝切除のstage別5年生存率も、stage Iで83.4%、stage IIで83.4%、stage IIIで61.0%、stage IVAで43.5%と、stage IIIやstage IVAの進行がんでも比較的良好な予後を実現しています。
このような良好な治療成績は、再発肝細胞がんに対しても、肝機能が良好であれば、難易度が高いとされる再肝切除を積極的に行い(Liver Transplant 2015)、再発時のがんの進行度や残肝機能に応じて、RFA、TACE、分子標的治療などを組み合わせた『個別化治療』への我々の取り組みの成果と考えています(HPB 2018)。
体に優しい、創の小さな経皮的あるいは腹腔鏡手術を積極的に行っています(Surg Endosc 2019)。肝癌に対する腹腔鏡・胸腔鏡手術を全国に先駆けて1994年に導入し、現在ではICG蛍光法など術中ナビゲーションを駆使して安全性を担保しながら、区域切除や葉切除へ適応を拡大しています。小型の肝がんに対しては、RFAを選択することも可能ですのでご相談ください(Anticancer Res 2018)。
-
-
Hepato-Biliary-Pancreatic 03
転移性肝癌Metastatic Liver Cancer
大腸がん肝転移の治療成績は、新規化学・分子標的治療の導入により急速に改善し、ガイドライン上も肝転移巣が切除可能であれば切除を行うことが推奨されています。我々は、肝切除不能な患者さんが抗がん剤治療により切除可能となれば、転移巣が10個以上など多数ある場合でも、様々な工夫をして、患者さんの予後改善のために、積極的に手術を行っています。17)、転移巣が両葉にまたがる場合、切除適応拡大のために『Two-Stage hepatectomy』を積極的に行っています(Ann Surg 2015)。
-
患者様に優しい低侵襲手術と高度な技術
転移巣が深部にある場合は、ラジオ波焼灼を切除に組み合わせて切除適応を拡大し(Br J Surg 2017)、転移巣が両葉にまたがる場合、切除適応拡大のために『Two-Stage hepatectomy』を積極的に行っています(Ann Surg 2015)。
1st Stageで原発巣切除と残肝となる側にある腫瘍の部分切除を行い、切除予定肝葉の門脈塞栓を行います。約1ヶ月間残肝の肥大を待って、2nd Stageで門脈塞栓を行った葉を切除します。腫瘍内科医、消化器内科医、消化管外科医と連絡を密にして、肝転移巣の切除適応やタイミングを決定しています。
このような工夫により、2001年から2022年までに当科で根治切除を行った大腸がん肝転移症例(n=298)の切除後5年生存率は55.5%と良好です。また、大腸がん肝転移に対しても積極的に腹腔鏡下手術を行っています。
-
-
Hepato-Biliary-Pancreatic 04
膵がんPancreatic Cancer
膵がんは極めて予後不良な難治性がんです。厚生労働省の統計では、2021年の部位別がん死亡数では男性第4位、女性第3位、男女計4位と年々増加しています。
以前は手術のみが有効な治療でしたが、新しい化学療法の出現や診断技術や手術手技の向上で少しずつ治療の道が開けてきました。-
膵がんの生存率
2004年から2022年までに当科で切除を行った膵がん(n=329)の切除後予後は、5年生存率28.3%とまだ満足できる成績ではありません。
またstage別5年生存率は、stage Iで52%、stage IIで26%、stage III/IVで0%となっており、更なる予後改善のためには、stage Iの早期に膵癌を診断すること、およびstage II/III/IVにおける術前化学療法の工夫が課題と考えています。 -
進行がんの治療法について
上腸間膜動脈や腹腔動脈など重要血管に浸潤がある局所進行がんの場合、また肝転移や腹膜播種などの遠隔転移を認める場合は、全身化学療法を行います。FOLFIRINOX療法(オキサリプラチン、イリノテカン、フルオロウラシル、レボホリナートカルシウム)かGnP療法(ゲムシタビン+ナブパクリタキセル)を個々の症例に合わせて選択しています。BRCA1/2遺伝子変異の解析やがん遺伝子パネル検査も積極的に行い、有効な治療法がないか検討しております。近年では局所進行がんで切除不能と診断された患者さんが、このような化学療法で腫瘍が縮小し、根治切除(Conversion surgery)可能となる症例も増えています。
-
術前での化学療法
切除後予後の向上を目指して、膵がんに対しても積極的に術前化学療法を行っています。門脈浸潤を認めるなどのBorderline resectable(切除可能境界)膵がんに対してはFOLFIRINOX療法やGnP療法による術前化学療法をほぼルーチンに行っています。
一方でResectable(切除可能)膵がんに対しても、Prep-02/JSAP-05試験の結果から、GS(ゲムシタビン+S-1)療法を2クール行った後に手術を行っています。 -
術前での化学療法
2005年以降の膵切除の年次推移
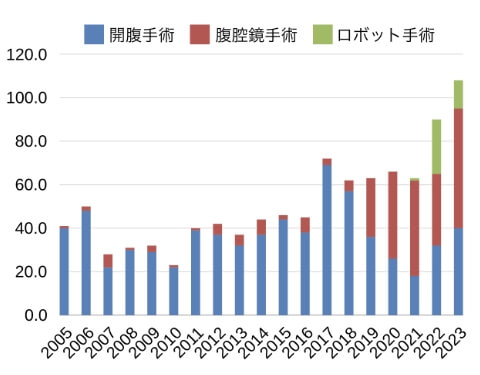
膵がんに対する手術は高侵襲で、全国的にみると合併症率が高いことから、症例数の多い施設で手術を行うことがガイドラインでも推奨されています。
当科は年間100例を超える国内有数の膵切除に関するhigh volume centerであり、現在では膵切除の6割以上を腹腔鏡下もしくはロボット支援下の低侵襲手術で行っています。局所進行癌に対しては、門脈合併切除および自家グラフトによる門脈再建を行う拡大手術を行っています。膵切除においても腹腔鏡手術の適応拡大が進み、膵神経内分泌腫瘍(PNET)といった低悪性度腫瘍のみでなく、胆管癌や膵癌に対しても腹腔鏡下膵頭十二指腸切除や腹腔鏡下尾側膵切除を行っています。現在では拡大視効果と多関節機能による精緻な手術を可能とするロボット支援下膵切除も施設基準をクリアしていますので、保険適応で手術を受けることが可能です(熊本県で唯一)。
-
-
Hepato-Biliary-Pancreatic 04
膵神経内分泌腫瘍(PNEN)Pancreatic Neuroendocrine Tumors
全身の様々な臓器に分布する神経内分泌細胞から発生する腫瘍のうち、膵に発生するものが膵神経内分泌腫瘍(PNEN)です。稀な腫瘍とされており、インスリンやガストリン、グルカゴンなどのホルモン過剰分泌による症状がみられる機能性、ホルモンを分泌しない非機能性に分けられます。
PNENの中には遺伝性疾患を背景としているものもあります。-
PNENの治療実績
治療は、原則、リンパ節郭清を伴う膵切除を行います。
当科では2001年から2023年までに100例を超えるPNENの切除経験があり、最近ではほぼすべての症例で腹腔鏡下もしくはロボット支援下での膵切除を行っております。 -
PNENの治療法について
合同PNENカンファレンス

PNENの悪性度やホルモン分泌等に応じて、薬物治療を組み合わせた集学的治療を行います。
当院では県内唯一のNEN認定施設として、消化器外科、消化器内科、代謝内科、画像診断科による診療科横断的カンファレンスを開催し、最適な治療法を提供できるよう心がけています。
-
-
Hepato-Biliary-Pancreatic 04
胆道がんBiliary Tract Cancer
広義の胆道癌は肝内胆管癌(原発性肝癌)と肝外胆管癌(狭義の胆道癌)に分類されます。
-
肝内胆管がん(原発性肝癌)
肝内胆管がんは希な原発性肝がんで、発見時既に進行している症例が多く、切除後予後が極めて不良な難治性がんです。
2002年から2021年までに当科で切除を行った初発肝内胆管がん(n=104)の切除後予後は、5年生存率50.9%と比較的良好です。
また初発肝内胆管がんに対する肝切除のstage別5年生存率は、stage I/IIで58.7%、stage IIIで52.6%、stage IVAで36.8%であり、更なる予後向上のためには、リンパ節転移のあるStage IVAの進行例に対する術前補助化学療法などの工夫が課題と考えています。
また、肝内胆管がん再発例に対しても、適応を吟味しながら積極的に再切除を行って、良好な治療成績を収めています(Ann Gastroenterol Surg 2017)。 -
肝外胆管がん(狭義の胆道癌)
肝門部胆管癌に対する
右門脈塞栓後の拡大右肝切除術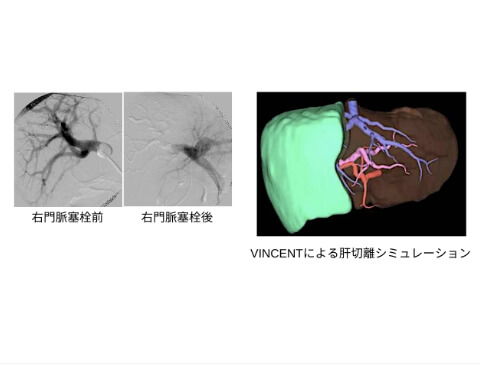
狭義の胆道がんは肝外胆管がん、胆嚢がん、乳頭部がんに分類されます。
肝外胆管がんは、さらに胆嚢管の合流部を境に、肝臓側は肝門部領域胆管がん、膵臓側を遠位部胆管がんと分けられます。特に肝門部胆管がんは肝胆膵領域のがんの中で最も診断と治療が難しい疾患ですが、MDCTによる画像診断、血管合併切除・再建を含む拡大手術、薬物治療の進歩により胆道がんの治療成績は向上しています。2000年から2021年までに当科で切除を行った胆道がん(n=250)の切除後予後は、5年生存率42.8%と比較的良好です。また、胆道がん切除後のStage別5年生存率はstage Iで76.9%、stage II で43.8%、stage III/IVで 6.8%であり、更なる予後向上のためには、周囲脈管浸潤を伴う局所進行例やリンパ節転移を伴う胆道がんに対する集学的治療体系の確立が喫緊の課題と考えています。
当科では、切除体積率の高い肝切除が必要な症例には、ICG試験とアシアロシンチグラフィで肝予備能を評価し、機能的肝切除率を参考に機能的残肝ICGK値を算出して手術適応を決定しています。残肝機能が不十分と思われる症例に対しては、術前に切除予定肝の門脈塞栓を行っています。残肝機能が増大した後に、右肝切除や左3区域切除術を行います。
また、広範囲胆管がんに対する肝膵同時切除も積極的に行っています。
がんの浸潤範囲が更に広い切除不能症例や、肝転移など遠隔転移を伴う症例に対しては、第一選択として推奨されているゲムシタビン+シスプラチン+デュルバルマブ療法を中心に治療を行いながら、がん遺伝子パネル検査を用いた効果的な治療法の可能性も探ります。
-
臨床研究の取り組みClinical Research
当科では患者様の診断、治療、術後経過などのデータを用いて多くの臨床研究を行い、将来の治療成績の向上や、新しいガイドラインのエビデンス構築に貢献できるように努めています。診療前後に研究への同意をいただいた患者様のデータを活用しています。倫理委員会での承認を得たうえで研究を進め、学会発表や論文で結果を公表しています。

